Darum müssen gewisse Muttermale entfernt werden. Bestimmte Zellen der Haut, die Melanozyten, stellen den Farbstoff Melanin her. Dieser verleiht der Haut ihre individuelle Farbe und schützt sie vor dem Eindringen von UV-Strahlen in den Bereich der regenerativen Schichten (Basalzellschicht).
Neben einer gleichmäßigen Bräunung führt die Melanozytenaktivierung allerdings auch, dass sog. Melanozytennester an bestimmten Stellen verstärkt aktiviert werden. So entstehen vorwiegend in der Kindheit und Jugend dunkle Flecke, die man im Volksmund Muttermale (medizinisch: Nävus) nennt. Als Synonyme für Muttermale sind auch Leberfleck, Pigmentnävus, Naevuszellnaevus und pigmentierte Hautveränderungen gebräuchlich.
Oftmals verleiht ein kleines Muttermal eine besondere Note, Beispiele aus der Film- oder Modebranche gibt es hierfür viele. Auch sind die meisten Muttermale medizinisch gesehen harmlos. Dennoch können Muttermale in bestimmten Fällen entarten. Deshalb sollte die Beurteilung und Abklärung derartiger Veränderungen durch einen erfahrenen Facharzt für Dermatologie (Hautarzt) erfolgen.
Entsprechend der Art, Lokalisation, etc. gibt es auch für primär gutartige Muttermale eine Empfehlung zur Entfernung. Hierbei handelt es sich zum Beispiel um Muttermale mit erhöhtem Risiko einer Entartung, wie kongenitale (angeborene) Riesenpigmentnävi. Diese werden in der Regel bereits kurz nach der Geburt (Riesenpigmentnaevi) in Vollnarkose oder ab dem 12. Lebensjahr (klassische kongenitale Naevi) entfernt, wenn eine örtliche Betäubung gut toleriert wird.
Auch auf Muttermale an Handflächen oder Fußsohlen richtet man besonderes Augenmerk. Zwar nimmt man heute von einer standardmäßigen Entfernung Abstand, bei klinischen oder auflichtmikroskopischen Anzeichen einer Atypie (Abweichung von der Norm) wird jedoch weiterhin eine frühzeitige Exzision empfohlen.
Als besonders gefährdet für die Entstehung von malignen Melanomen (schwarzer Hautkrebs) gelten Menschen, die sehr viele Muttermale (Faustregel: mehr als 40) oder unregelmäßig geformte Muttermale besitzen. Auch Muttermale, deren Größendurchmesser 5 mm überschreitet und Pigmentveränderungen mit mehreren Farbanteilen gelten zunächst als auffällig. Auch schwere Sonnenbrände vor dem 18. Lebensjahr sowie eine positive Familiengeschichte für Hauttumoren gelten als Risikofaktor. Treffen mehrere der o.a. Charakteristika zu, wird von einem bis zu 15-fach erhöhten Risiko, an Hautkrebs zu erkranken, ausgegangen.
Die Durchführung von Hautkrebsvorsorge-Screenings sollte je nach Hauttyp, Anzahl der Muttermale, Familiengeschichte, Sonnenverhalten etc. erfolgen. Hierbei kann Ihnen Ihr Hautarzt zu Notwendigkeit und Vorsorgezeitpunkten ein speziell auf Sie angepasstes Vorsorgeprogramm erstellen.
Bei frühzeitiger Erkennung und Erfassung von Hauttumoren im betragen die Heilungschancen beinahe 100 Prozent.
Die Einteilung von Muttermalen erfolgt in der Regel entsprechend ihrer Lokalisation im Hautniveau und den zugrunde liegenden Zelltypen. Auf dieser Grundlage unterscheidet man zwischen Pigmentnaevi (melanozytäre) und organoiden (hierunter entfallen epitheliale, auch epidermale Naevi genannt) Naevi.
Diese werden in organoide epidermale Nävi (Synonyme: hyperkeratotischer Nävus und Nävus striatus) sowie in Sonderformen unterteilt.
Bei einem epidermalen Nävus handelt es sich um eine angeborene, scharf begrenzte Verdickung der Epidermis, also der obersten aller Hautschichten. Diese Nävi kommen in der Bevölkerung besonders häufig vor. In Erscheinung treten sie z.B. als weiche und bräunliche Erhebung oder als Warzen. Sofern diese kosmetisch stören, können sie (in Abhängigkeit der Lokalisation) exzidiert werden. Unter den erwähnten Sonderformen ist besonders der Nävus sebaceus zu nennen. Auch diesem liegt eine zumeist angeborene Fehlbildung von Talgdrüsen aber auch der oberen Hautschichten zugrunde. Als streifige oder unregelmäßige, jedoch scharf begrenztes und oft kugeliges Gebilde findet man ihn häufig in der Kopfhaut. In dem betroffenen Bereich fehlen die Haare meist vollständig. Auf dem Boden derartiger Talgdrüsennaevi können sich sowohl gut- als auch bösartige Veränderungen entwickeln. Diese sog. Transformation findet fast ausschließlich im Erwachsenenalter statt, weshalb eine Exzision in jugendlichem Alter empfohlen wird.
Zu dieser Gruppe zählen die epidermalen melanozytären Nävi sowie dermale melanozytäre Nävi.
Ein sehr gutes Beispiel für epidermale melanozytäre Nävi sind Epheliden, besser bekannt als Sommersprossen. Bei diesen handelt es sich um kleine, runde scharf begrenzte, bräunliche Flecken an Stellen, die dem Licht ausgesetzt sind und vornehmlich im Gesicht und an den Unterarmen vorkommen. Sommersprossen treten nicht nur im Sommer in Erscheinung, sondern sind ganzjährig vorhanden. Allerdings verblassen sie im Winter, um dann bei erneuter häufiger Sonneneinstrahlung wieder aufzutreten. Die Ursache von Sommersprossen findet sich in einer (nicht besorgniserregenden) Anreicherung von Melanin. Es gibt allerdings noch eine Reihe weiterer Muttermale, die zu den epidermalen melanozytären Nävi zählen die so genannten Lentigines. Diese ähneln den Epheliden, sind aber größer und dunkler und entstehen durch eine Vermehrung von Melanozyten. Man findet folgende Typen vor:
Die zweite Gruppe der melanozytären Muttermale wird unter dem Begriff dermaler melanozytärer Nävi geführt. Hierbei unterscheidet man drei verschiedene Typen:
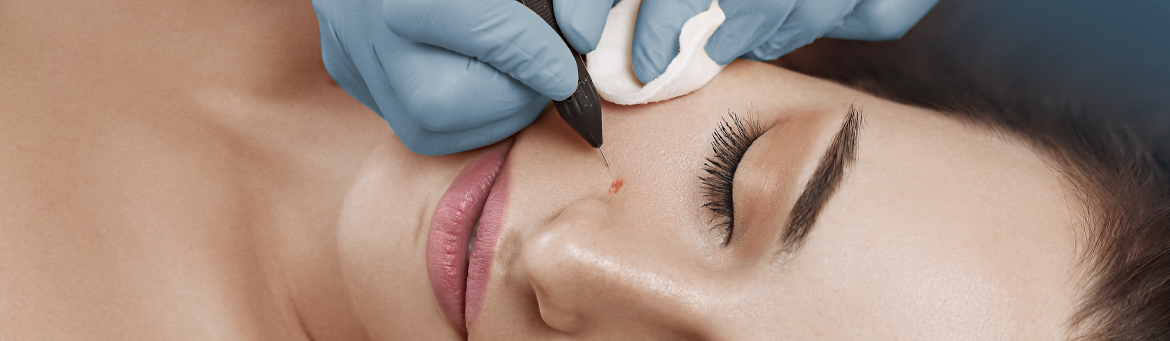
Für die Entfernung eines Muttermals liegen zwei Gründe vor. Diese sind entweder medizinischer oder ästhetischer (kosmetischer) Natur. Aus medizinischer Sicht muss ein Muttermal immer dann entfernt werden, wenn der Verdacht auf eine bösartige Hautwucherung besteht. Chronisch entzündete Muttermale, gereizt durch eine Halskette, BH oder Hosenbund werden auch aus medizinischer Sicht entfernt. Aber auch kosmetische Entfernungen sind durchaus verständlich, insbesondere wenn die Muttermale ästhetisch stören wie zum Beispiel Male im Gesicht oder im Dekolleté-Bereich. Zur Entfernung eines oder mehrerer Muttermale stehen verschiedene Methoden zur Auswahl. Wenn man von der von Hautärzten als fragwürdig empfundene Entfernung der Muttermale durch Cremes absieht, so verbleiben die operative Entfernung und die Entfernung mittels Laser. Von einer eigenständigen, nicht professionellen Entfernung von Mutternmalen sollte dringend Abstand genommen werden, da dies neben unschönen Ergebnissen sowie möglicherweise nicht zu korrigierender Narben, auch folgenreiche Infektionen zur Folge haben kann.
Der operative Eingriff selbst erfolgt erst, nachdem die entsprechende Haut, aus der das Gewebe entfernt werden soll, mittels örtlicher Betäubung unterspritzt wurde. Je nach Entnahmetechnik wird die Schnittwunde genäht oder die Wunde heilt mittels Granulation von selbst. Im Allgemeinen gilt das operative Entfernen von Muttermalen als risikoarm. Nachdem Eingriff sollte man jedoch für einige Tage auf größere sportliche Aktivitäten sowie Bewegungen, die die betroffene Region besonders belastet, verzichten. Auch sollte auf Saunieren oder längeren Wasserkontakt verzichtet werden. Nutzen sie für das Duschen ein Duschpflaster.
Das Lasern gilt als weitere Möglichkeit zur Entfernung von Muttermalen. Diese Methode ist nur dann zulässig, wenn von einem gutartigen Befund auszugehen ist, da es durch die entstehende Hitze (thermischer Effekt) zu einem Untergang des behandelten Gewebes kommt. Eine feingewebliche Untersuchung (Histologie) ist somit nicht mehr möglich. Entgegen der landläufigen Meinung, es komme in keinem Fall zur Narbenbildung, kann auch der Laser in Abhängigkeit des Muttermaltyps bei entsprechend erforderlicher Energieleistung zu einer narbigen Abheilung führen. Zur Reduktion dieses Risikos wird die Anwendung eines Lasers insbesondere zur Abtragung sehr oberflächlich gelegener Muttermale genutzt. Im Anschluss an eine Laserbehandlung sollte auf konsequenten Infektions- und, zur Vermeidung einer Fehlpigmentierung, auf ausreichenden UV-Schutz geachtet werden.
In Abhängigkeit der jeweiligen Lokalisation eines Muttermals (Bezug zur Lage im Hautniveau) kann die Entfernung eines Muttermals schmerzhaft sein. Um größtmögliche Schmerzfreiheit zu garantieren, werden Muttermale in aller Regel unter örtlicher Betäubung entfernt. Dies ermöglicht ein ruhiges, konzentriertes Exzidieren bzw. Lasern. Mit nachlassender Wirkung der örtlichen Betäubung verspürt der Patient einen leichten, gut zu tolerierenden Wundschmerz, der meist innerhalb weniger Tage vollständig abklingt. Nach größeren Eingriffen kann bei Bedarf eine angepasste Schmerztherapie (mit nicht Blutungs-fördernden Medikamente) erfolgen.
Medienberichte propagieren immer wieder die Entfernung von pigmentierten Muttermalen mit Hilfe von Cremes. Dies wird von fachkundigem Personal eher kritisch gesehen. Vorab sollte daher – wie auch bei anderen sog. „blinden“ Verfahren - unbedingt eine Abklärung hinsichtlich der Dignität (gutartig / bösartig) der Veränderung erfolgen. Creme-Behandlungen im Sinne von Bleichcremes sind v.a. bei erworbenen, sehr oberflächlichen Pigmentierungen wie „Altersflecken“ und „Sommersprossen“ vielversprechend. Auch in der Behandlung von Präkanzerosen (Krebsvorstufen) und bestimmten Formen hellen Hautkrebses gibt es heute sog. immunmodulierende Cremes (Stimulation des körpereigenen Abwehrsystems bei erhöhter Zellteilungsrate), die nach entsprechender ärztlicher Anleitung und regelmäßiger Kontrolle, selbsttätig zu Hause appliziert werden.
Zum Schutz bereits vorhandener Pigmentmale sowie zur Prävention der Haut im Allgemeinen empfiehlt sich der regelmäßige und konsequente Einsatz von Lichtschutzpräparaten, deren Schutzleistung nicht nur im Spektrum des UVB-Bereiches liegt, sondern auch den früher als unbedenklich geltenden UVA-Strahlungsbereich umfasst. Zu entsprechenden Produkten und deren richtige Anwendungsweise kann Ihnen Ihr behandelnder Arzt gute Empfehlungen und Tipps geben.
Das Team von Dr. Darius Alamouti berät Sie gern.
Vereinbaren Sie noch heute einen Beratungstermin:
| schriftlich | praxis@darius-alamouti.de |
| telefonisch | 0234 - 911 76 80 |
| persönlich | im Historischer Nordbahnhof | Ostring 15 | 44787 Bochum |
Erfahren Sie mehr über Dr. Darius Alamouti